心臓は、筋肉でできた袋状のポンプであり、全身に血液を送るための臓器です。 心臓は24時間365日休むことなく動いており、1日に約10万回収縮しています。 心臓は電気が流れて収縮します。 電気信号が流れてくると筋肉が収縮し心臓から血液が送り出されます。 つまり心臓にはポンプとして働くために秩序だった伝達システム(刺激伝導系)が存在します。 この電気の指令所を「洞結節」と呼びます。 この電気の刺激は心房全体を伝わり、「房室結節」という電気の中継所を経て、心室に伝わります。 このように、収縮と拡張を繰り返すことで、全身に効率良く血液を送り出しています。 不整脈とは、心臓の異常なリズムのことです。 不整脈を生じると、動悸・息切れを生じたり、目の前が急に暗くなったりすることもあります。 なかには突然死を生ずるものもあります。また、ポンプとしての機能が低下するため、心不全を生じることもあります。 不整脈には、大きく分けると、脈が飛ぶもの(期外収縮)、脈が遅くなるもの(徐脈性不整脈)、脈が速くなるもの(頻脈性不整脈)とがあります。
期外収縮は、主には脈が飛んだり、抜けたりします。経過をみていいものが大半なのですが、心臓の病気が潜んでいることもあります。また期外収縮を頻回に認めている患者さんでは、徐々に心臓の機能が低下してくることがあります。このような症状が現れた場合には、受診をしていただき、心臓超音波などの心臓の検査を受けることをお勧めいたします。
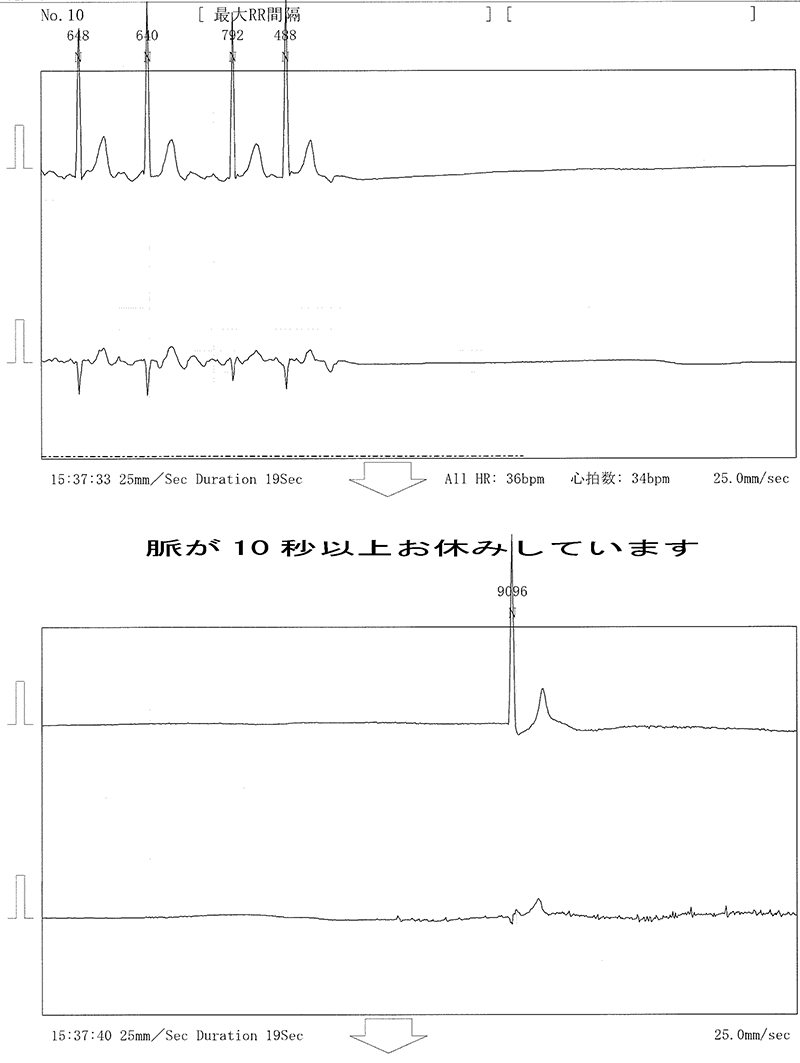
洞結節や房室結節がきちんと働かなくなると、脈が遅くなります。そうすると心臓の拍動数が減り、脳や全身への血流量が低下し、一時的に気を失ったり、ひどいめまいを生じたり、からだの力が抜けて疲れやすくなったりします。
このような方の症状を改善するには、心臓ペースメーカーを植え込む必要があります。このペースメーカーは電気的な刺激を心臓に送り、拍動のリズムを保証するものです。
脈が速くなる病気はいくつかあります。脈が規則正しく速いものと、脈が乱れてしまうものがあります。一番大切なのはご自身で脈を診ていただくこと(検脈)です。方法はいたって簡単です。手のひら側の手首、首筋にもう片側の3本の指を脈の触れる箇所に当ててみます。脈がどれくらいの速さなのか、規則正しいのか、乱れているか、脈が触れにくいなどを見ていただけると診療の参考となります。

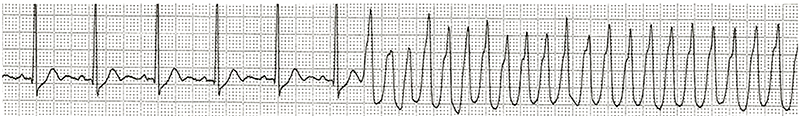
脈が規則正しく速いものの多くは、発作性上室性頻拍症と呼ばれるものです。その他には心房粗動と呼ばれるものや心室頻拍と呼ばれるものがあります。これらの多くはカテーテルの治療を行っていただくと完全に治すことができます。
脈が乱れているものの多くは、心房細動という不整脈です。この心房細動は厄介な不整脈です。脈が速くなり心不全を生じることがあります。また心臓の中に大きな血の塊(血栓)を作ってしまうことがあります。この血栓が血管を通じて飛んでしまうと、脳梗塞などを起こすことがあります。心房細動に関しても近年カテーテルの治療で予防できるようになっております。
心臓は筋肉でできており、電気の興奮が伝わることで収縮します。心臓のポンプとしてのはたらきは、洞結節から規則的に出る電気の興奮により心房、心室が収縮、拡張することで一定のリズムに保たれています。
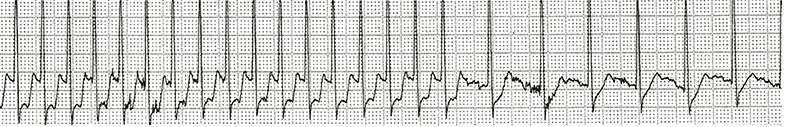
心房細動とは、不規則な電気興奮が洞結節以外の心房に生じてしまい、心房の筋肉が小刻みに震えてしまうために起こる不整脈です。
心房細動が起こると、心房の電気の伝わり方が無秩序になります。その結果、心房はけいれんしたような状態となります。(心房の拍動数は300~600回/分)
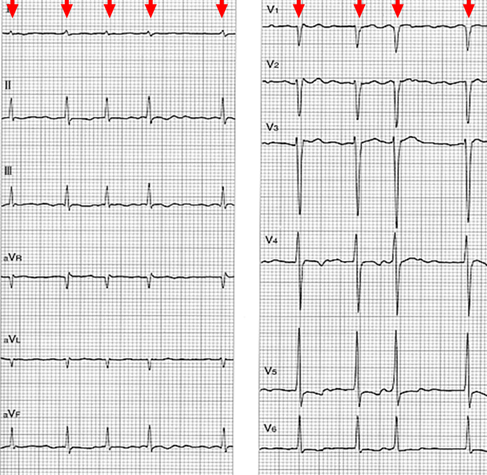
図 心房細動の心電図。心房波は小刻みに揺れており(P波の消失)、心室波(QRS、赤矢印)は間隔がバラバラである。
心房細動は年齢とともに増えてくる病気です。特に60歳以上の方では増加する傾向にあります。心房細動はすぐに命の危険をきたすことはありません。
しかしながら
①心房細動の症状は患者さまのQOL(生活の質)を低下させます。
②ポンプである心室へ血液を送り出す心房のはたらきが阻害されてしまうため、心臓全体のポンプとしての機能が低下(頻脈性心房細動や心房性キックの消失)し心不全になる可能性があります。
③心臓、特に左心房内に血栓を生じる可能性があります。この血栓が飛ぶと、脳梗塞で代表される心原性塞栓症を来たします。
発作性心房細動:発症後7日以内に洞調律に復したもの
持続性心房細動:発症後7日以上心房細動が持続しているもの
永続性心房細動:電気的あるいは薬理学的に除細動不能のもの
心房細動はやがて慢性化します。心房細動はやがて慢性化します。5年で30%、10年で60%、20年で90%の方が慢性化に移行します。
心房細動の症状は,慢性化すると消失する場合がしばしばあります。しかし心房細動自体が治ったわけではありません。
心不全とは心臓のポンプ不全で肺に水がたまり息苦しさなどが出現します。脈が速くなったり、心房のポンプ機能の消失で心不全になります。
心房細動でできる血栓は2-3cmになることが多く、重篤な脳梗塞などを起こします。心原性脳塞栓症の予後は不良で、5年生存率は50%を下回っております。
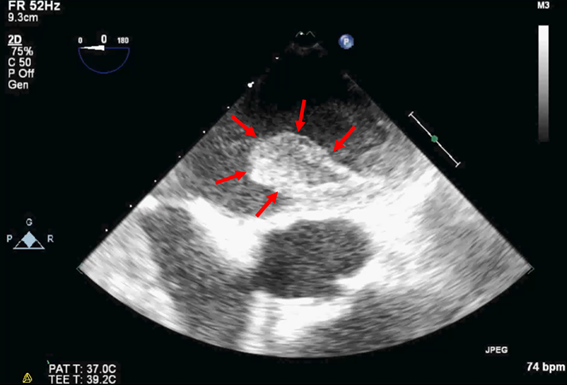
図 心房細動患者さんの左心房内血栓(赤矢印)。約3cmの大きさがある。
心房細動患者さんにおいては、抗血栓療法を行う必要があります。抗凝固薬は、心原性塞栓症のリスクをある程度抑えるが、完全には予防できません。同等レベルの適応がある場合、直接経口抗凝固薬がワルファリンよりも望ましいことが分かっております。直接経口抗凝固薬はワーファリンと異なり、食べ合わせにより効果の増減が少ないお薬です。また抗凝固薬は、出血性合併症のリスクがあります。
①抗凝固療法:直接経口抗凝固薬、ワーファリンなど
②抗不整脈薬:発作性であれば考慮。しかしながら、やがて効かなくなる。
③カテーテル治療(アブレーション):心房筋の一部を焼灼し、心房細動自体を治す。
心房細動は、心房に付着する静脈に迷入した心筋などから異常な脈がでて、その後心房が細かく動き始めます。多くは肺静脈起源で90%を占めるといわれております。そのほか上大静脈や心房筋から生じることもあります。
心房細動のカテーテル治療は、肺静脈から異常な脈が心房に伝わらなくする肺静脈隔離術をきちんと行うことが肝要となります。前述したとおり、心房細動を惹起する異常な心房性期外収縮の多くは肺静脈内に迷入した心房筋から起こります。肺静脈周囲を焼灼し肺静脈内からの異常な電気の流れが左心房内に伝わらない(電気的肺静脈隔離)ようにします。
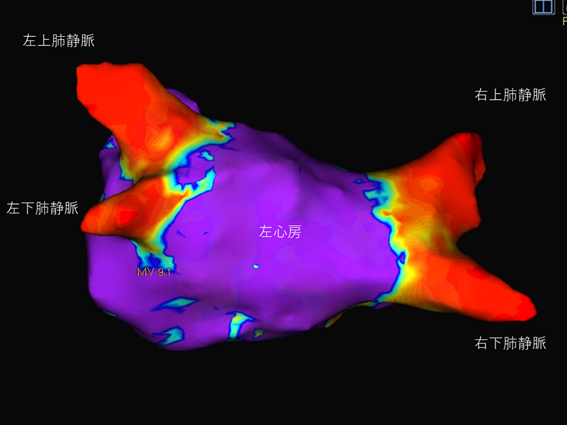
図 肺静脈隔離後の左心房内の三次元マッピング。赤は低電位領域、紫は高電位領域。きれいに肺静脈が隔離されており、肺静脈内から異常信号が出ても左心房には伝わらなくなっている。
その他、上大静脈や冠静脈洞内などからの異常な興奮が認められた場合には、これらも焼灼することがあります。また心房細動は、しばしば心房筋が障害されたために生じる不整脈基質内を電気が旋回する不整脈(心房粗動や心房頻拍)を合併しますので、これらを起こさないように焼灼することもあります。
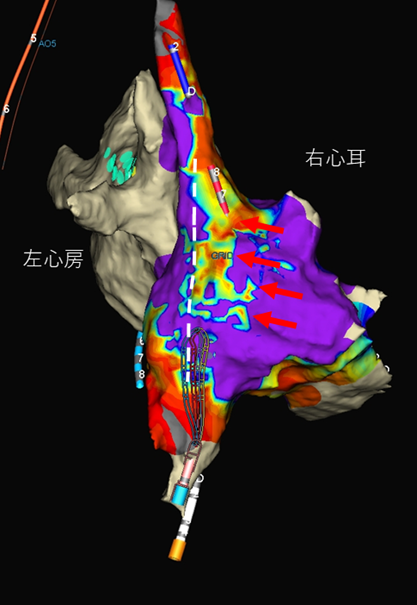
図 右心房後壁に低電位領域があった症例。分界稜の側壁(右側)に低電位領域(赤矢印)を認める。
心房頻拍はこの低電位領域内を旋回していたため、同部位を焼灼することで心房頻拍は生じなくなった。
赤は低電位領域(最も障害されている心筋)、紫は高電位領域(正常心筋)。
虹色の順番(赤、橙、黄、緑、青、藍、紫)で電位が大きくなる。
心房細動は、アブレーションを行って洞調律を維持した方のほうが、脳梗塞・認知症などを予防し、予後も改善するというデータが出ております。
心房細動を早期に発見するには、検脈を行っていただくのが一番簡便です。
当院でのアブレーションは、心房細動に限らず、質の高い成績のいい医療を提供するように心がけております。
心房細動に限らず、不整脈でお困りの際には、当院外来までご相談ください。
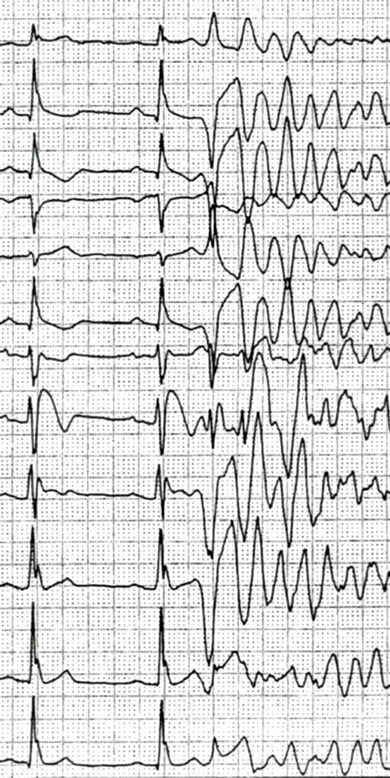
2007年より日本ではAEDという機械が公共施設などに置かれるようになりました。AEDとは、Automated External Defibrillator(自動体外式除細動器)の略です。突然心臓が不規則なけいれん(心室細動)を起こす方がいます。発作時に心臓に対して、電気ショックを行い、心臓を正常なリズムに戻すための医療機器がAEDです。このような病気をお持ちの方は繰り返して発作を起こす可能性があり、ICD(implantable Cardioverter Defibrillator、植込型除細動器)という機械を埋め込みます。発作を生じた際には、このICDが作動し、命を救います。