心臓の大動脈弁が硬くなり、開きにくくなる「大動脈弁狭窄症」。
重症になると、突然死に至ることもあります。
大動脈弁狭窄症は、大動脈弁の開きが悪くなり、血液の流れが妨げられてしまう疾患です。 大動脈弁が何らかの原因で硬くなると、弁の面積が狭くなり全身に送り出す血液の流れが速くなるため、心臓に負担がかかります。 水道の蛇口につないだホースの先をつまむと水が勢いよく飛ぶイメージをしてください。
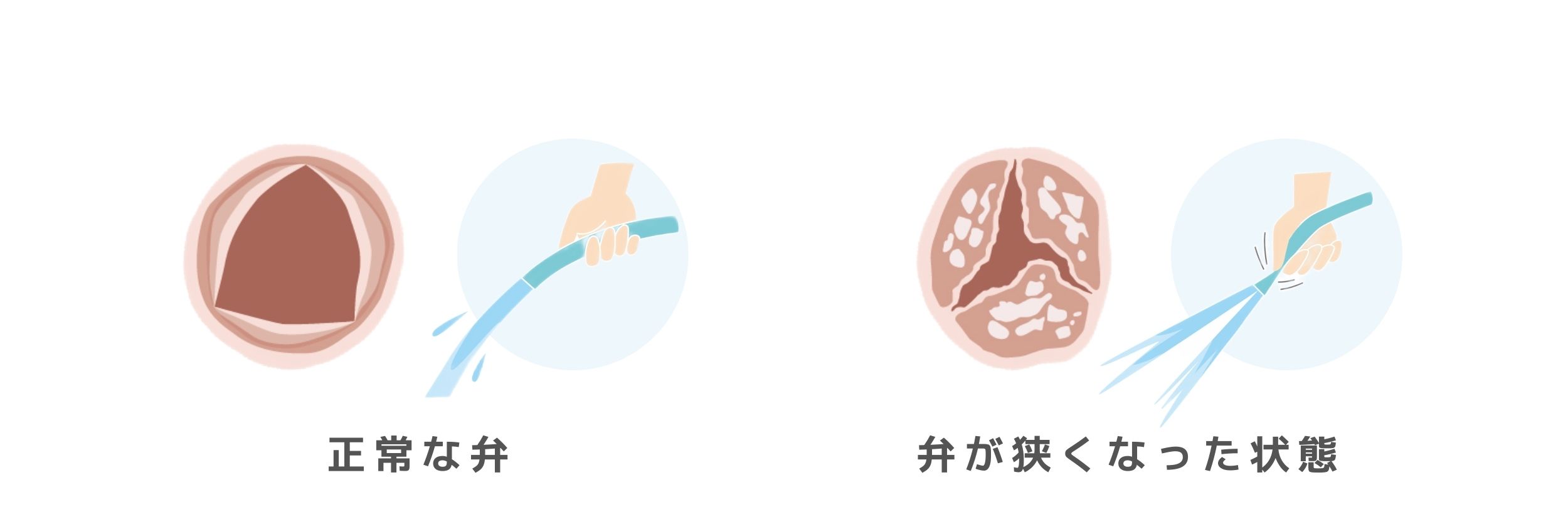
大動脈弁狭窄症は、
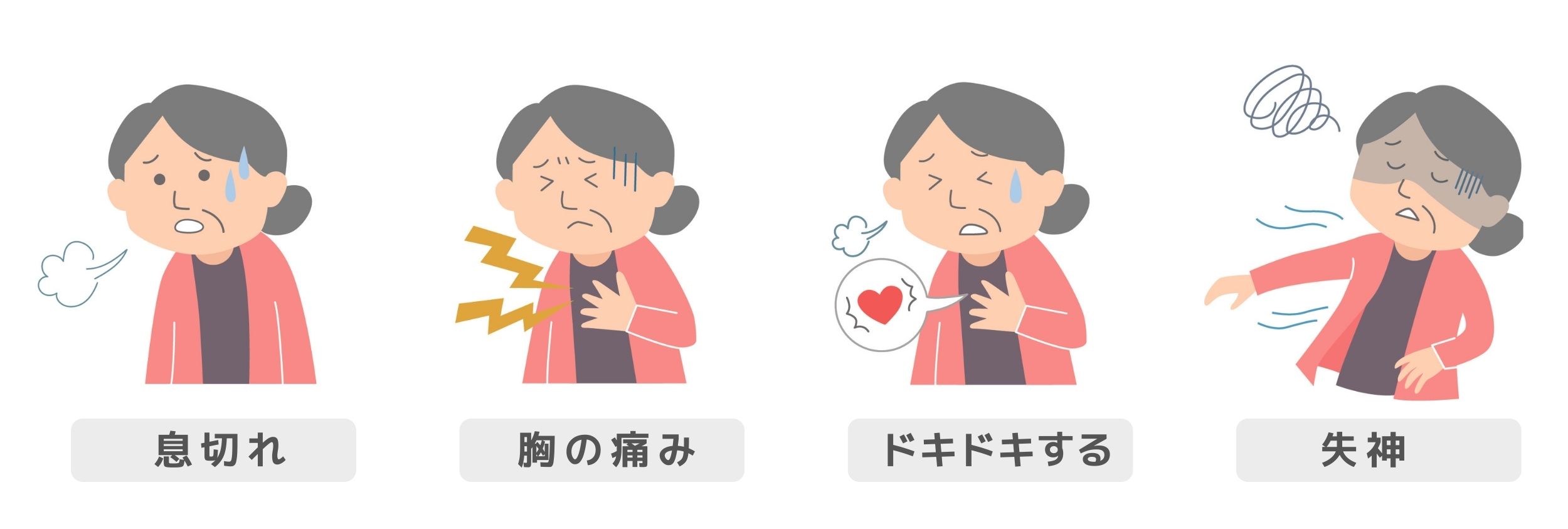
息切れや動悸、疲れやすさなどの症状が徐々に進行する為、自覚しにくいのが現状です。
息切れ・胸の痛み・動悸・疲れやすさ・失神 特有の症状は少なく、加齢に伴う体の変化と似ています。
そのため、「年だから」と病気を見落としがちです。
「症状はない」と思っても、実は症状があり、病気が進行している場合があります。
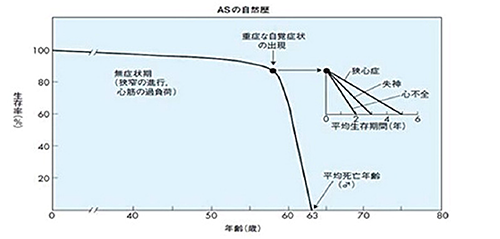
※一般に大動脈弁狭窄症は予後が不良です。 重い症状が出た大動脈弁狭窄症の患者様の約半数が2年以内になくなるという報告があります。 重症な自覚症状が出現してから突然死などで死亡するまでの期間は短く、心不全では2年、失神では3年、狭心症では5年で亡くなると言われています。
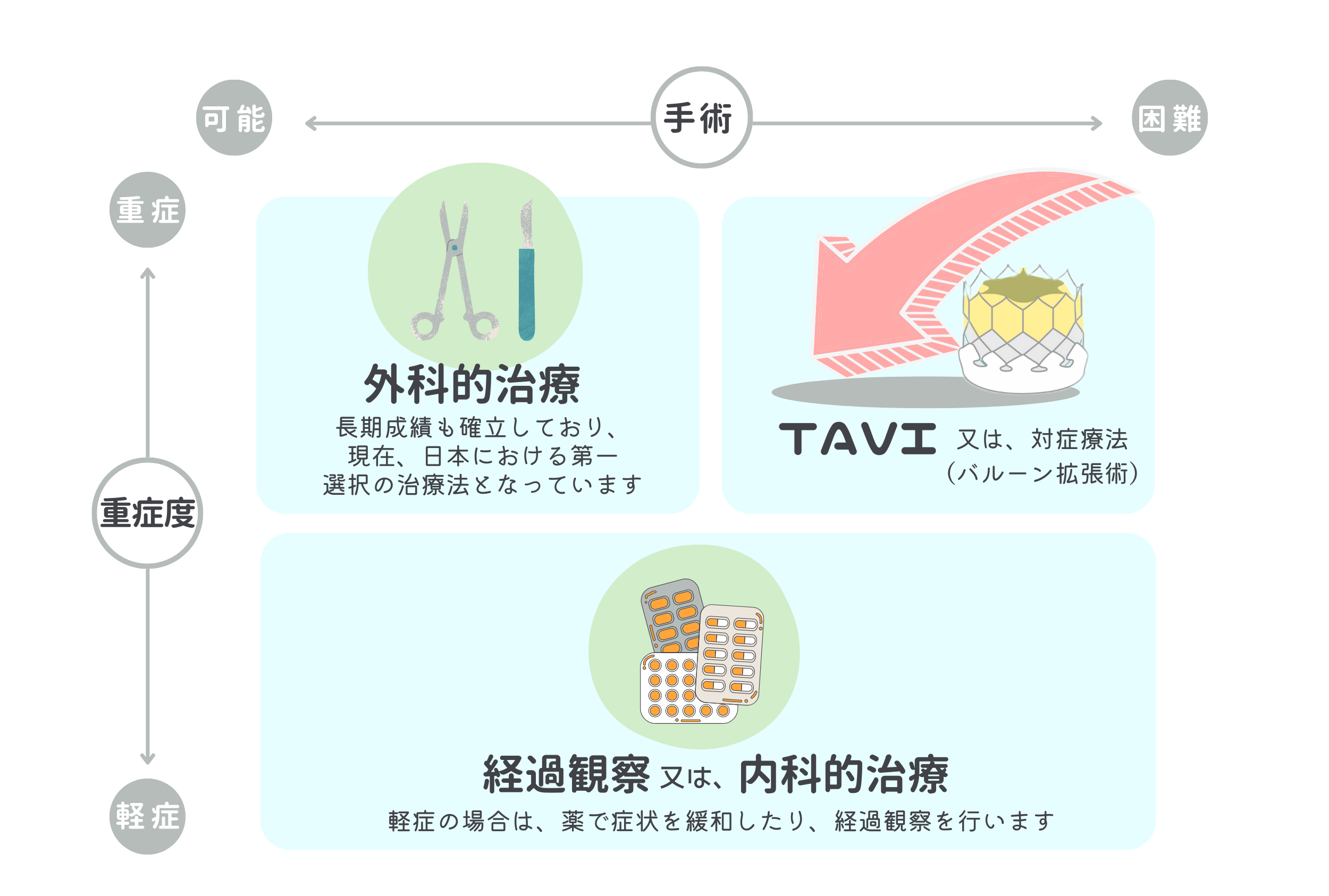
大動脈弁狭窄症に対する治療法は、症状の進行度合いによって変わってきます。
症状が軽い場合は、薬による内科的治療が選択されますが、これは症状を和らげたり進行を抑制することを目的としており、狭窄した弁の根本的改善の治療をいうわけではありません。
よって、重度の狭窄に対する治療法は弁を取り換えることになります。
これまでは、心臓を止めて弁を取り換える外科手術が一般的でしたが、そこに大動脈弁狭窄症の新しい治療法(TAVI)が加わりました。
TAVI(タビ):経カテーテル大動脈弁留置術
・重症の大動脈弁狭窄症に対する新しい治療法で、開胸することなく、また心臓もとめることなく、カテーテルを使って人工弁を患者さまの心臓に留置します。
・低侵襲(治療のために患者さまの体を傷づける度合が少ないこと)に加えて、人工心肺を使用しなくても済むことから、患者さまの体への負担が少なく入院期間も短いのが特徴です。
・高齢のため体力が低下している患者さまや、その他の疾患リスクを持つなど、手術が困難な患者さまが対象の治療法です。そのため治療に伴い、合併症が発生することもありますので、治療実施の判断には医師の診断が必要です。
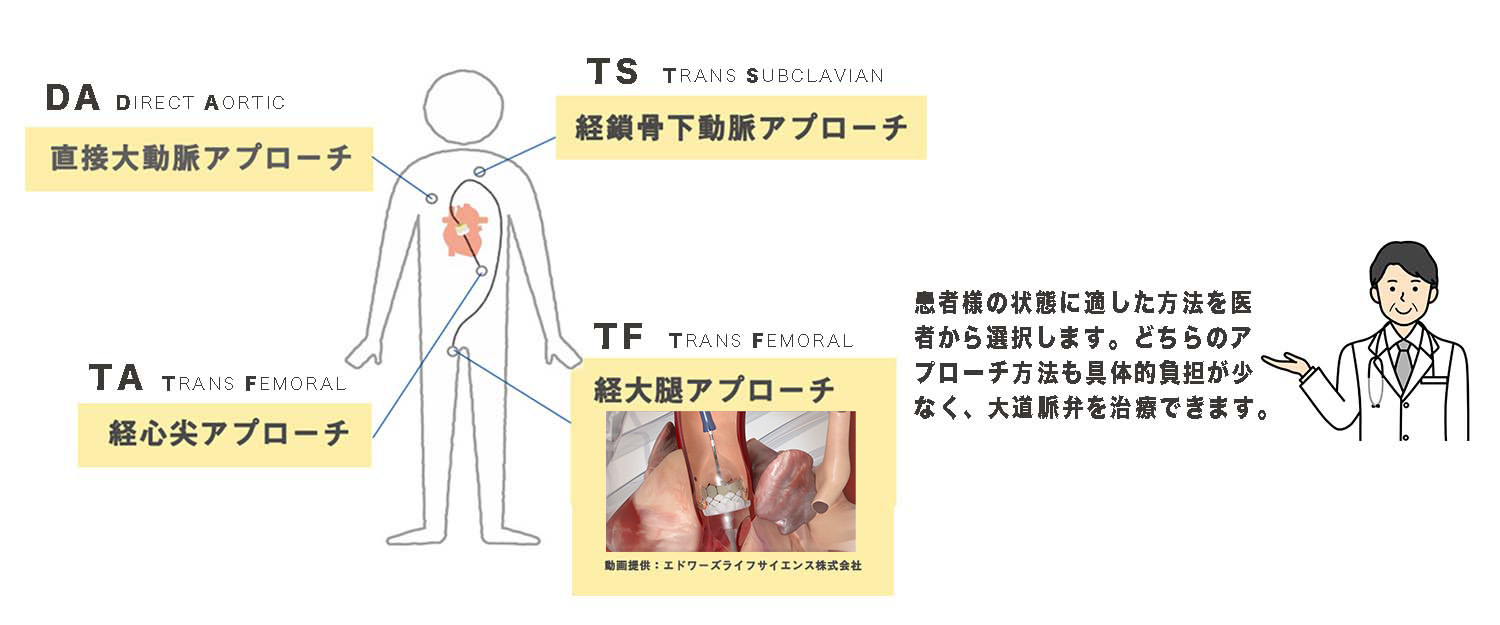
TAVIは、これまで治療を諦めていた高齢や重症の患者様に治療の選択肢として広がっています。
当院でも選択肢の1つとして提供しています。
年齢による体力低下、その他の疾患などによるリスクの為に手術が困難な患者様が新しい治療の選択肢として選べるようになりました。
従来の外科手術に比べてより低侵襲( 痛みや出血などが少ないこと)で入院期間も比較的短くなることが期待できます。
開胸することなく、また心臓も止めることなく、カテーテルを使って人工弁を患者さんの心臓に留置します。
従来の手術に比べて体への負担が少ないというメリットがあります。
重症の大動脈弁狭窄症で、症状(胸痛(狭心痛)、失神、心不全による息切れ・動悸など)があり、開胸による外科的治療を受けられない患者様(ご高齢で外科的治療ができない合併症がある、外科的治療をする体力がない、など)が対象になります。
※TAVI対象ではない患者様もいらっしゃいます。まずは、外来を受診していただき担当医師にご相談下さい。
人工透析を受けている患者さん、併発する病気のため余命が長くないと考えられる患者さん は、現在TAVI治療を受けられません。
治療は基本的に全身麻酔で行われますので痛みを感じることはありません。
カテーテルを入れた場所に違和感が生じたり、痛みを感じることがあります。
治療後にカテーテルを挿入した太ももの付け根に不快感があったり、経心尖アプローチの場合は傷口の痛みが残る場合があります。 また、全身麻酔の場合は術後にのどに違和感をおぼえたりすることがあります。これらは数日から1週間でおさまります。
TAVIが開発されてからまだ10年程度しか経っておらず、それ以上の長期成績がまだ明らかではありません。 その為、現在では60~70歳程度までの患者さまであれば通常、長期成績も担保されている外科的弁置換術が標準治療となります。 しかし、これまで何度か開胸手術を受けたり、手術の危険性が高い方などは、TAVIの適応が検討されます。
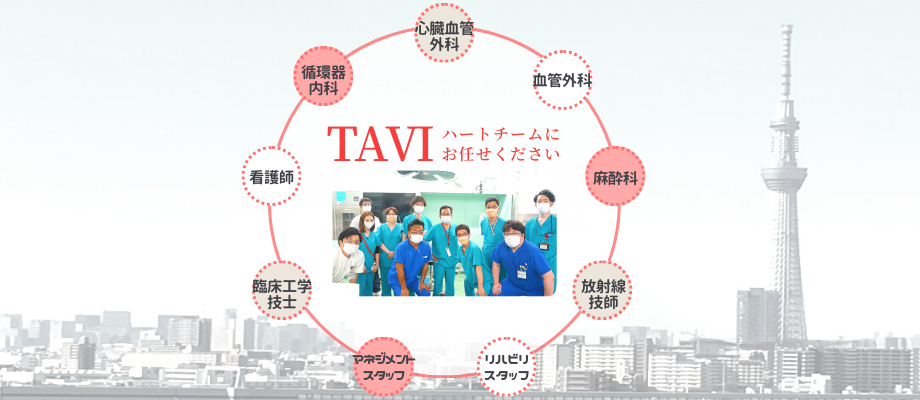
当院のハートチームは、心臓血管外科、血管外科、循環器内科、麻酔科、看護部、臨床工学部、放射線科、リハビリテーション科で構成されており、あらゆる事態にも対応できる体制となっています。
治療を安全に成功させるため、診療科や職種の枠を超え医師とスタッフが話し合い、患者様一人ひとりに最適な治療法を提案します。
初診、入院から退院まで多種職のチームがサポートします。

院長 兼 部長
吉田 成彦
よしだ しげひこ
| 経歴 | 昭和59年 和歌山県立医科大学卒業 |
|---|---|
| 認定・資格 |
心臓血管外科専門医・修練指導医 外科専門医・指導医 日本胸部外科学会認定医 脈管専門医 下肢静脈瘤血管内焼灼術実施医・指導医 日本医師会認定産業医 日本血管外科学会認定血管内治療医 日本冠疾患学会特別正会員 日本冠動脈外科学会評議員 葛飾区医師会功績表彰 “The Best Doctors in Japan”2020-2021 葛飾区医師会 新小岩支部長 |
主任部長
朴沢 英成
ほうざわ ひでなり
| 経歴 | 昭和62年 岩手医科大学卒業 |
|---|---|
| 認定・資格 |
医学博士 日本循環器学会認定循環器専門医 日本心血管インターベンション治療学会認定医・専門医 日本医師会認定産業医 日本内科学会認定内科専門医 日本心血管インターベンション治療学会 関東甲信越地方会 運営委員 植込み型除細動器(ICD)/ペーシングによる心不全治療(CRT)研修修了 |

血管外科部長・下肢静脈瘤センター長
中村 智一
なかむら ともかず
| 経歴 | 平成17年 東海大学卒業 |
|---|---|
| 認定・資格 |
外科専門医 心臓血管外科専門医 脈管専門医 日本血管外科学会認定血管内治療医 下肢静脈瘤血管内治療指導医 腹部ステントグラフト実施医・指導医 胸部ステントグラフト実施医 浅大腿動脈ステントグラフト実施医 身体障害者福祉法15条指定医(心臓血管) VenaSeal認定医 |
医長
小松 宏貴
こまつ ひろたか
| 経歴 | 平成9年 岩手医科大学卒業 |
|---|---|
| 認定・資格 |
医学博士 日本内科学会総合内科専門医 日本循環器学会認定循環器専門医 日本心血管インターベンション治療学会認定医・専門医 植込み型除細動器(ICD)/ペーシングによる心不全治療(CRT)研修修了 身体障害者福祉法指定医(心臓血管) 東京都難病指定医 |
医員
比嘉 裕樹
ひが ゆうき
| 経歴 | 平成16年 福岡大学卒業 |
|---|---|
| 認定・資格 |
厚生労働省総務課麻酔科標榜医 日本麻酔科学会麻酔科専門医・指導医 日本心臓血管麻酔学会心臓血管麻酔専門医 正式認定 |
医員
清水 翔太朗
しみず しょうたろう
| 経歴 | 平成25年 東北大学卒業 |
|---|---|
| 認定・資格 |
厚生労働省総務課麻酔科標榜医 日本麻酔科学会麻酔科認定医 日本麻酔科学会麻酔科専門医 日本心臓血管麻酔学会専門医 |
※表は横にスクロールします。
| 2022年度 | |
|---|---|
| 経カテーテル大動弁留置術 | 8件 |
| 合計 | 8件 |