残された機能を活かし、術後の生活に寄り添う
拡張型心筋症の
心機能を回復「左室形成術」
「拡張型心筋症」。心臓の左心室の筋肉がふくらんでポンプ機能に障害が起こり、心不全を招く不治の疾患です。適応例では心臓移植に変わる治療が「左室形成術」。2019年7月にイムス東京葛飾総合病院 心臓血管外科・特任部長として着任した磯村正医師は、このハイレベルな心臓手術に,黎明期から取り組み、様々な術式を開発した第一人者。詳細をうかがいました。

イムス東京葛飾総合病院
心臓血管外科 特任部長
磯村 正 医師
東京医科大学兼任教授(2019.6)
日本胸部外科学会指導医
日本外科学会専門医・指導医
日本心臓血管外科学会専門医・修練指導医
国際学会会員:STS(USA)、AATS(USA)、EACTS(欧州)
ー 先生は心筋症の手術「左室形成術」における日本の第一人者とうかがいます。まず心筋症とはどんな病気なのか教えてください。
磯村 心筋=心臓の筋肉の病気のために、心臓の機能が低下する疾患です。大きく分けると、心筋が肥厚氏、心臓の内腔が狭くなる「肥大型心筋症」と、心臓そのものが大きくなってしま雨「拡張型心筋症」の2タイプがあります。
心臓の役割は、拡張と収縮を繰り返すことで、全身から戻ってきた静脈血を肺に送り込み、続いてガス交換を終えた動脈血を全身に送り出すことです。しかし心筋症に罹ると、このポンプ機能が健常レベルの半分以下になってしまします。特に拡張型心筋症は進行し、心不全へと発展。命にかかわるやっかいな疾患です。
ー 左室形成術は、拡張型心筋症のための手術なのですね。
磯村 はい。肥大型心筋症では、厚くなった心筋が左室の出口をふさぐような場合、心筋の一部を除去する手術を行います。手技が確立しており困難なものではありません。
ー 拡張型心筋症について、もう少し詳しくお願いします。
磯村 心臓は直径が5cmほどのラグビーボール型をしています。
拡張型心筋症では、心臓が風船が膨らむように大きくなり、直径は最大で8~10cm以上でサッカーボール型になり、心筋が薄く、パンパンに張って、拡張力も収縮力も低下してしまいます。
その中で発症要因のよくわからないものを「特発性拡張型心筋症」と呼び、一部は家族性で、乳幼児の患者さまもいらっしゃいます。一方、虚血性心疾患や心臓弁膜症、高血圧症など心機能に負担をかける病気が引き金になる場合もあります。
例えば心臓に酸素と栄養を届ける冠動脈が詰まる心筋梗塞で、心筋の一部が懐死すると、心腔の内圧が上昇し膨張するケースです。
ー どんな症状が表れますか?
磯村 息切れや動機、手足の冷え、倦怠感、尿意の低下、むくみなど。心臓弁膜症や不整脈を併発するケースも少なくありません。
ー 左室形成術のほかに、治療法はあるのでしょうか?
磯村 比較的軽度であれば、症状を緩和するβ遮断薬や血管拡張薬、利尿剤、抗不整脈薬などの薬物療法で、コントロールできます。 残念ながら心筋そのものを正常に戻す治療はなく、根治療法は心臓移植です。日本ではドナーが少なく、症例はごくわずかですね。 移植待機の方を主な対象に、植え込み型人口心臓を移植する手術を行うことが多いです。 これは心臓の下に、左心室から大動脈へとチューブで動脈血を送る小さなポンプを留置し、新機能をサポートするもので、電池が専用のウエストポーチに用意され、体内に埋め込んだケーブルで人工心臓につなぎます。 アメリカでは治療の主流ですが、人工心臓内に血栓ができる、ケーブル挿入部に感染が起こるなど、トラブルは少なくありません。
ー なるほど。心筋症の進んだ方には、現在、左室形成術が有効な可能性があるのですね。もう少し具体的に教えてください。
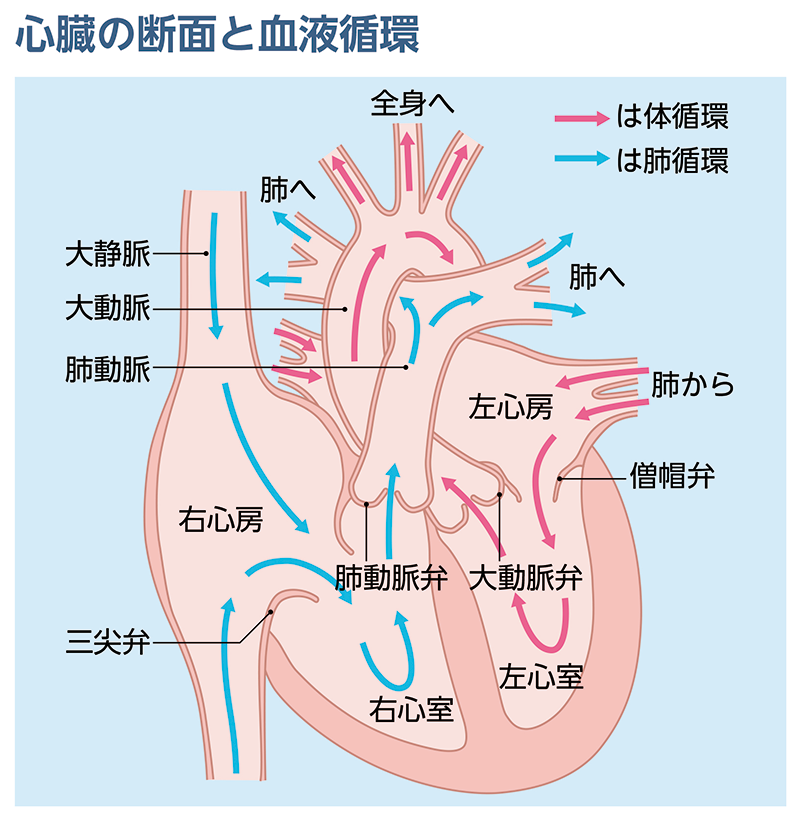
磯村 心臓は右心房・右心室・左心房・左心室の4つの”部屋”に分かれていますが、拡張型心筋症で異常を起こす部位は、全身に動脈血を強い力で送り出す左心室に多くは起こります。
ポンプ機能を果たす左心室が、徐々に膨らんでいくのです。
テレビの医療ドラマで「バチスタ手術」という名前を耳にしたことはありませんか?
これは1990年代にブラジルのランダス・バチスタ医師が考案したもので、左心室の後側(裏側)の壁にメスを入れ、一部を除去。縫い合わせて心臓を小さくする手術です。
一世を風靡しましたが、小さくしすぎて肝心な心臓の拡張機能を低下させたり、心筋の異常部位と正常部位の区別が不十分だったりなどの欠点があり、成績は満足のいくものではありませんでした。
現在は、左室形成術として改良・進化した「ドール手術」「セイプ手術」「PRP」などが行われ、心機能改善を目指しています。
ー 異常部位と正常部位を区別する検査も進んでいるとか?
磯村 一般的な心エコー以外にMRIや心臓カテーテル検査などがありますが、私は高性能の超音波検査「スペックル・トラッキング・ルエコー」を重視しています。左心室心筋の8カ所目に目印をつけ、収縮時にどのような動きをするのか画像上で確認しますが、正常なら目印が同調し、きれいな同心円を描きます。心筋が膨らみ収縮しない部位があると、ブルーで表示され、円もゆがんで表れます。
ー それで異常な部位を特定し、より正確な手術に臨むのですね。先生が得意とされる左室形成術は、セイプ手術(前壁中隔縫縮術)とPRP(後壁形成術)とうかがっています。
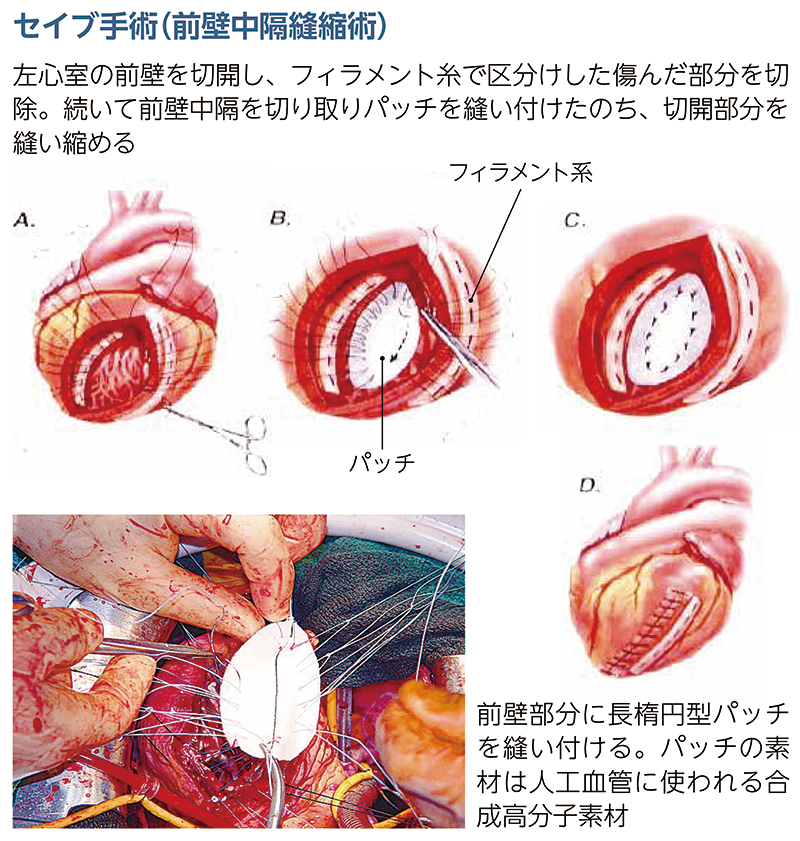
磯村 セイプ手術はドール手術の改良型で、著名な心臓外科医である須磨久善博士と一緒に開発した手術です。主に左心室の前壁中隔が傷んでいるケースで行われます。
正常な後壁の心筋はそのまま残し、前壁を大きく切開。傷んだ部分と正常な部分の間にフィラメント糸で間仕切りをし、傷んだ部分に境目を作ります。ついで、楕円形のパッチをはめ込み、前壁中隔を縮小するように縫い合わせるのです。
ドール手術と比べると、心臓の形が自然なラグビーボール型に仕上り、心機能を回復させることができます。
ー PRPはどのような手術ですか?
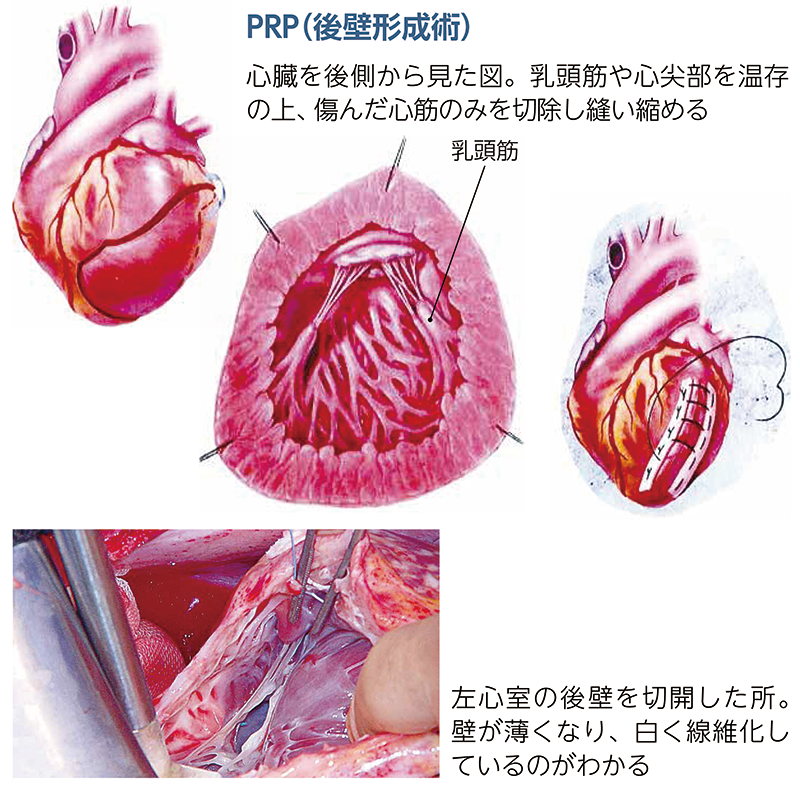
磯村 後壁に障害が起こった方を対象に開発した私のオリジナルです。 心機能維持に影響の大きい心尖部や乳頭筋を温存し、傷んだ心臓後壁部分のみを切除します。 心筋を二重に縫合・閉鎖するなどの工夫で、脆弱化した心臓壁をカバー。形もラグビーボール型に整えます。
ー とても高度な技術を要求される手術ですね。
磯村 しかも左室形成の単独手術は少ないのです。
例えば心筋梗塞で冠動脈の左回旋技にカテーテル治療を行なった後、拡張型心筋症を発症した49歳の男性のケース。
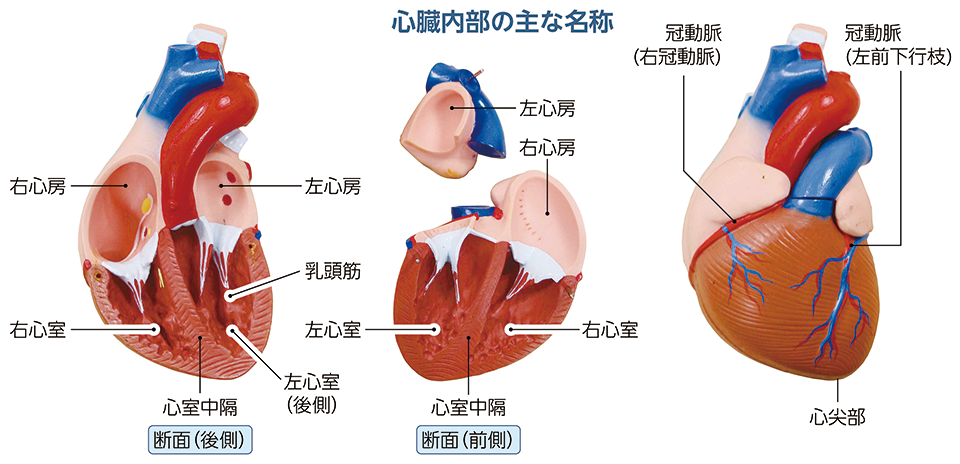
まず閉塞の進んだ地の冠動脈(左前下行技と後下行技)に、左内胸動脈と胃大網動脈をグラフトとする「冠動脈バイパス手術」を実施。
ついで「増帽弁形成手術」です。心臓の4つの部屋には血液の逆流を防ぐ「弁」がついていますが、左心室が膨らむと、左心房側の増帽弁が引っ張られて変形。
開閉不全を起こすことが多いのです。人工弁に置換せず、本人の弁を生かし形成しました。そして最後が「PRP」です。
ー 大手術ですね。
磯村 不整脈治療のための手術を組み合わせる例もあります。
心臓の拍動は洞結節という部分が発する電気信号によってコントロールされているのですが、心筋に異常があると、この心室内の信号が空回りしたり(心室頻脈)、心房の別の場所から余計な電気信号が発信されたり(心房細動)することがあります。
心室頻脈は当該部位を冷凍凝固。心房細動はメイズ手術で余計な信号を遮断します。
ー たくさんの治療に耐え、心臓はタフな臓器なのですね。
磯村 その通りです。数千例の心臓手術を手がけてきましたが、その生きようとする強い意思は、まるで一個の生命体を思わせます。 私は、患者さまの5年後・10年後を考え、治療計画を立ててきました。 冠動脈バイパス手術でも、弁形成手術でも、左室形成手術でも、不適合の起こりうる人口の器具は極力使いません。 ご本人の持って生まれた組織を生かし、心臓の機能を改善し、寿命を延ばしてさしあげたいのです。 すべての技術は、患者さまが教えてくれたもの。とても感謝しています。
ー ありがとうございました。
スペックル・トラッキング・エコーの所見
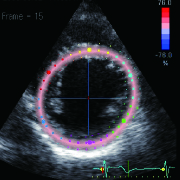
健常者の例。各部位の収縮が同時に起こり(同期)、ピンク色の同心円を示す
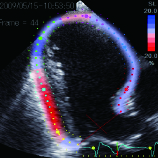
セイブ手術の適応となる患者の例。前壁中隔側がブルーになり、傷んで無収縮であることを示す
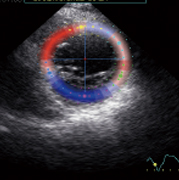
PRP手術の適応となる患者の例。左室の後壁がブルーになり無収縮である
マイホスピタルは隔週にIMSグループ内で発行されている広報誌です。 IMSグループ病院施設の最新情報や、 医療への取り組みをご紹介しています。
